Por ingestão de água contaminada
Cólera
Disenteria amebiana
Disenteria bacilar
Febre tifóide e paratifóide
Gastroenterite
Giardise
Hepatite infecciosa
Leptospirose
Paralisia infantil
Salmonelose
Por contato com água contaminada
Escabiose (doença parasitária cutânea conhecida como Sarna)
Tracoma (mais frequente nas zonas rurais)
Verminoses, tendo a água como um estágio do ciclo
Esquistossomose
Por meio de insetos que se desenvolvem na água
Dengue
Febre Amarela
Filariose
Malária
Cólera, febre tifóide e paratifóide são doenças freqüentemente ocasionadas
por águas contaminadas e penetram pela pele.
Você sabia?
Os seres humanos têm 65% do seu peso formado de água
Em um clima temperado, um adulto precisa ingerir cerca de 3 litros de água
por dia
Em casa, 78% do consumo de água, em média, é gasto no banheiro
70% da terra é ocupada pela água
Cerca de 98% da água do planeta é salgada, 2% referem-se à água doce
Destes 2% apenas 10% servem para abastecimento
Mais de 1,1 bilhão de pessoas no mundo não possuem acesso a água de qualidade
(água potável)
Disponibilidade mundial da água
97,30% - Oceanos. São impróprias para consumo e agricultura
2,34% - Gelo. Só pode ser aproveitada por meio de lençóis
subterrâneos muito difíceis de acessar
0,36% - Rios, lagos e pântanos (água potável)
Distribuição da Água potável
80% desta água - agricultura
15% desta água - indústria
5% desta água - consumo humano
Fonte: OMS (Organização Mundial de Saúde)
Doenças Relacionadas com a Água
As
doenças transmitidas pela água são responsáveis por 80
a 90% das internações no Brasil
Amebíase
Amebíase é uma doença endêmica em grande parte do território brasileiro e
amplamente disseminada por todo o mundo.
Agente causador: é o protozoário Entamoeba histolytica,
um típico exemplo de protozoário rizópoda, isto é, protozoa destituído de
flagelos ou cílios.
Transmissão: Eliminados com as fezes pelas pessoas doentes,
os cistos contaminam a água dos rios e, levados por esta ou pela poeira e
pelas moscas, baratas e outros animais, também contaminam frutos, verduras
e diversos alimentos, permitindo o alastramento dessa protozoose.
Ciclo: As amebas se desenvolvem ou proliferam notadamente
no intestino grosso, embora possam ser encontradas também no intestino delgado.
Quadro clínico: diarréia.
Profilaxia
Há medicação específica para essa doença.
Mas a profilaxia depende também de:
Cuidados pessoais de higiene
Limpeza das mãos e dos alimentos
Saneamento básico nas regiões onde a pobreza e a promiscuidade facilitam
a dispersão da endemia.
Ancilostomose ou amarelão
Agente causador: Ancylostoma duodenale e Necator americanus.
Transmissão: pela penetração de larvas dos vermes pela pele
ou ingestão de ovos do parasita através de água e alimentos contaminados.
Ciclo: no intestino, a fêmea adulta põe ovos que são eliminados
pelas fezes. No solo formam-se larvas que podem atravessar a pele humana.
As larvas caem na circulação, chegam ao coração, pulmões, atravessam a parede
dos alvéolos, sobem à árvore respiratória, chegam à faringe e são deglutidas
chegando ao intestino e formam vermes adultos.
Quadro clínico: O verme se alimenta de sangue, há anemia,
fraqueza, emagrecimento, desânimo, pele cor amarelada (amarelão). Pode surgir
pervesão do apetite como hábito de comer terra, dores abdominais, vômito,
diarréia e às vezes desinteria.
Profilaxia
Higiene alimentar
Uso de calçado
Instalações sanitárias adequadas
Saneamento básico
Educação sanitária
Tratamento dos doentes.
Ascaridiáse
Agente causador: Ascaris lumbricoides., conhecido como lombriga.
Transmissão: pela ingestão de água e alimentos contaminados
com ovos da lombriga.
Ciclo: os ovos são ingeridos, chegam ao intestino do hospedeiro
onde se abrem e liberam larvas que atravessam a parede intestinal, caem na
circulação, passam para o fígado e pulmões. Nos pulmões atravessam os alvéolos,
sobem pela árvore respiratória até chegar à faringe e são deglutidas. No intestino
delgado transformam-se em vermes adultos.
Quadro clinico: quase não há problemas. Quando o número
de vermes é grande, pode haver perigo de obstrução intestinal.
Profilaxia
Higiene alimentar
Instalações sanitárias adequadas
Educação sanitária
Tratamento dos doentes
Cólera
Agente causador: vibrião colérico (vibrio cholerae), uma
bact´ria na forma de vírgula.
Transmissão: Ocorre pela ingestão de água e alimentos contaminados
com a bactéria. As precárias condições de saneamento básico (abastecimento
de água potável e sistemas de esgoto) são as principais causas de propagação
do cólera.
Sintomas: diarréia intensa, desidratação, dor abdominal.
Pode ocorrer morte.
Profilaxia
Saneamento básico
Instalações sanitárias adequadas
Tratamento dos doentes
Educação sanitária
Higiene alimentar
Dengue
É uma doença infecciosa aguda, de gravidade variável, causada por um vírus.
Agente causador: é um arbovírus,sendo conhecidos quatro sorotipos:
1, 2, 3 e 4.
Transmissão: Os vetores são culicídeos do gênero Aedes aegypti
na transmissão da doença. Entre outros vetores de menor importância epidemiológica
estaria o Aedes albopictus, vetor de manutenção da doença na Ásia, porém ainda
não foi associada à transmissão do dengue nas Américas. A fonte de infecção
e reservatório vertebrado é o homem, pois até hoje somente este desenvolve
a doença.
Transmissão: A transmissão se faz pela picada do mosquito
fêmea infectado.
Ciclo: ocorre da seguinte forma: homem - Aedes aegypti -
homem.
Ciclo de vida: Os mosquitos do gênero Aedes bem
como todos os da família Culicidae, apresentam duas fases: aquáticas
e terrestre.
Fase aquática: ovo, larva e pupa.
Fase terrestre: mosquito adulto.
Profilaxia
Combate ao mosquito transmissor.
Eliminação de criadouros de mosquitos.
Educação sanitária.
Enterobíase ou oxiurose
Agente causador: Enterobius vermiculares , um verme pequeno,
branco.
Transmissão: Pela ingestão de ovos do verme em água e alimentos
contaminados.
Ciclo: os vermes adultos fixam-se à parede intestinal. As
fêmeas, na época da postura desprendem-se e vão às proximidades do orifício
retal depor ovos que são eliminados no meio exteno.
Sintoma principal: coceira retal, mas pode haver náuseas,
vômitos, dores abdominais, diarréia e irritabilidade.
Profilaxia
Higiene pessoal e alimentar
Higiene da casa
Saneamento básico
Educação sanitária
Tratamento dos doentes
Esquistossomose
Agente causador: No Brasil, o agente causador da esquistossomose
é o Schistosoma mansoni. Os vermes adultos vivem dentro de pequenas veias
do intestino e do fígado do homem doente; alcançam até 12 mm de comprimento
por 0,44 mm de diâmetro.
Ciclo: O hospedeiro intermediário é o caramujo do gênero
Biomphalaria. É um molusco de água doce chamado planorbídeo - conhecido popularmente
por caramujo. Os caramujos vivem na água doce de córregos, riachos, alagados,
brejos, açudes, represas ou outros locais onde haja pouca correnteza. Os caramujos
jovens alimentam-se de vegetais em decomposição e folhas verdes. Os caramujos
põem ovos, dos quais, depois de alguns dias, nascem novos caramujos que crescem
e se tornam adultos.
Ciclo intermediário: Desenvolve-se em duas fases: uma no
interior do caramujo e outra no interior do homem. O homem, quando doente,
elimina ovos do verme pelas fezes. Estes, em contato com a água, rompem-se
e libertam o miracídio que é a larva ciliada, que nada ativamente, penetrando
no caramujo. No caramujo, realiza-se um processo de desenvolvimento, que ao
final de vinte a trinta dias atinge a última fase larvária que são as cercárias,
iniciando a sua eliminação. Estas nadam ativamente, podendo permanecer vivas
por algumas horas, dependendo das condições ambientais e vão penetrar na pele
de pessoas, iniciando a fase no homem. No homem, as cercárias alcançam a corrente
sanguínea, passando pelos pulmões, coração até chegar no fígado. Este processo
dura em torno de dez dias. No vigésimo sétimo dia já se encontram vermes acasalados
e a postura de ovos pode começar no trigésimo dia. A partir do quadragésimo
dia se encontram ovos nas fezes.
Transmissão: Depende da presença de portador humano, eliminando
ovos do verme nas fezes, da existência de hospedeiro intermediário, que é
o caramujo; e do contato do homem com a água contendo cercárias de S. mansoni.
Profilaxia
Higiene pessoal
Evitar beber ou tomar banho em água contaminada por caramujos
Saneamento básico
Educação sanitária
Tratamento dos doentes
Febre tifóide
Agente causador: Doença endêmica, estando sua presença relacionada
com águas não tratadas e contaminadas com a bactéria Salmonella typhi.
Transmissão: pode acontecer de forma direta ou indireta.
Na forma direta um indivíduo recebe a bactéria de um doente. A forma indireta
está ligada a atividades em que uma pessoa sadia se infecta por objetos, água
ou alimentos manipulados por portadores. As moscas domésticas também estão
relacionadas com esse tipo de contágio.
Quadro clínico: febre alta, podendo levar à morte.
Profilaxia
Proteção, purificação e cloração da água
Ferver e pasteurizar leite
Boas condições de higiene
Combate às moscas
Saneamento básico
Notificação de casos à autoridade sanitária e isolar os doentes
Giardíase
Agente causador: A giardíase é uma parasitose intestinal
provocada pelo protozoário Giardia lamblia ou Giardia intestinalis. A giárdia
é um protozoário flagelado, dotado de aspecto bem peculiar, lembrando, quando
visto de frente, uma máscara.
Transmissão: A giárdia é transmitida por contágio direto,
através da água e de alimentos contaminados. Instala-se no jejuno-íleo (intestino
delgado) e, frequentemente, sobe pelo canal colédoco e vai se alojar na vesícula
biliar, tornando o tratamento bem mais difícil. Apesar do caráter agudo com
que se manifesta a doença, ela tem alta tendência à cronicidade. A incidência
é acentuadamente maior em crianças, provavelmente porque entre estas são menores
os cuidados higiênicos com as mãos, a água e os alimentos.
Profilaxia
Cuidados de higiene com a água, alimentos e mãos
Tratamento de água
Saneamento básico
Malária ou maleita
Agente causador: é uma doença infecciosa, causada por um
protozoário do gênero Plasmodium.
As espécies de plasmódios que afetam o ser humano são: Plasmodium
vivax, P. falciparum, P. malariae e P.ovale.
Transmissão: é transmitida de uma pessoa para outra, através
da picada de um mosquito do gênero Anopheles ou por transfusão de sangue infectado
com plasmódios.
O transmissor é conhecido também como: pernilongo, mosquito
prego, carapanã - a fêmea se alimenta de sangue para maturação dos ovos, enquanto
que o macho, alimenta-se de seiva vegetal. O mosquito vive em águas de rios
e córregos, lagoas, represas, açudes, alagados, pÂntanos e em Águas coletados
em plantas bromeliÁceas.
Ciclo: No homem os plasmódios passam por uma evolução inicial
nas células do fígado e posteriormente invadem os glóbulos vermelhos onde
evoluem por períodos variáveis, provocando a partir daí os sintomas da doença.
No anófeles, evoluem inicialmente no estômago e posteriormente nas glândulas
salivares sendo, no momento da picada, inoculados no ser humano. Os plasmódios
se multiplicam por reprodução assexuada no organismo humano e por reprodução
sexuada no anófeles.
Quadro clínico: febre intermitente, acompanhada de tremores.
Profilaxia
Combate ao mosquito transmissor
Uso de telas em janelas e portas
Tratamento dos doentes
Fonte: www.soaresoliveira.br
Doenças Relacionadas com a Água
A água pode transmitir doenças direta ou indiretamente das seguintes
formas:
A) Beber água contaminada por micróbios ou contendo substâncias
nocivas à saúde humana.
B) Comer alimentos contaminados pela água.
C) Tomar banho em água onde existem parasitas
CUIDADO! NÃO BEBA ÁGUA CONTAMINADA !
As pessoas sadias adquirem febres: tifóide e paratifóide,
diarréia, hepatite, poliomelite contrair verminoses provocadas pela
lombriga, oxiurius, solitária, ameba e giárdia.
Para evitar a transmissão de doenças através da água contaminada,
devemos adotar as seguintes medidas:
Proteger açudes e poços utilizados para o abastecimento, evitando a contaminação
da água.
Tratar a água, eliminando micróbios e impurezas nocivos à saúde humana.
Filtrar e ferver a água.
NÃO COMA ALIMENTOS CONTAMINADOS PELA ÁGUA !
É o caso de alguns alimentos crus, como por exemplo, as verduras. Elas são
contaminadas pela água de irrigação. Essa água pode ter micróbios provenientes
de fezes de indivíduos doentes. Desta forma, pode transmitir a ameba e outras
verminoses.
Para evitar transmissão das doenças através de alimentos contaminados
pela água, devemos adotar as seguintes medidas:
Observar a procedência
Lavar sempre as frutas, verduras, legumes e hortaliças, verduras e hortaliças
Não irrigar verduras com água contaminada
CONTATO DA PELE COM ÁGUA CONTENDO PARASITOS
Diversas paratisotes como o Schistosoma, podem viver e se multiplicar no
instestino de uma pessoa, prejudicando o seu organismo.
Os ovos destes parasitos, muito pequenos, só podemos ser vistos com o auxílio
de um microscópio, e são expelidos junto com as fezes.
Estes ovos, quando carregados para os rios, açudes ou lagos, dão origem
à pequeninas larvas.
Estas larvas penetram nos caramujos, multiplicando-se e transformando-se
em pequeninos vermes.
Os vermes, saem do caramujo e vão infestas a água.
Ao entrar em contato com águas infestadas, o homem adquire a Esqustossomíase,
pois os vermes penetram pela pele.
Para evitar doenças devemos adotar as seguintes medidas:
1. Construir privadas, isolando as fezes.
2. Evitar o contato com as águas que possam estar infestadas
com Schistosoma.
3. Adotar medidas para eliminação do caramujo, eviatando
assim que as larvas do Schistosoma se transformem em vermes
Qualidade da Água
A água da chuva, ao cair é pura.
Ao entrar em contato com o solo, no entando "dissolve" grande
número de substãncias.
Da mesma forma, a água carrega grande quantidade de materiais em "suspensão".
Dentre os materiais dissolvidos pela água, encontra-se o calcáreo que torna
a água "dura", dificultando o uso do sabão.
Outras substâncias como ferro, dão "cor" e "sabor"
desagradável à água.
A água transporta partículas muito finas do terreno por onde passa, causando
turbinzes, ou seja, apresentando colocaração.
A água quando, passa por terrenos contaminados por fezes, transporta micróbios
que causam doenças.
Em consequência das suas qualidades de dissolver e transportar matérias,
a água pura não é encontrada na natureza.
Água portável é a que não contém micróbios ou substâncias nocivas à saúde
humana.
A qualidade da água é avaliada por meio de exame realizados em laboratórios
especializados.
Somente o exame de laboratório pode determinar se a água é potável e não
causa problemas à saúde humana.
Tratamento da Água
O tratamento da água consiste em torná-la potável e adequada ao consumo da
população.
As águas de superfície: rios, açudes e lagoas, necessitam
de tratamento, pois estão sujeitas a grandes variações na sua qualidade.
Este tratamento, é feito nas estações de tratamento e normalmente
compreende processos de:
1. Decantação
2. Filtração
3. Desinfecção
Decantação
As substâncias são carregadas pela velocidade da água em movimento.
Quando se diminui a velocidade da água, diminui também a capacidade de
suspensão.
Este fenômeno é chamado "decantação" e provoca a deposição das
partículas mais pesadas.
A medida que diminui a velocidade da água, as partículas mais leves se
decantam.
As partículas sólidas que se depositam arrastam consigo os micróbios, melhorando
a qualidade da água.
A unidade da estação de tratamento responsável pela decantação é o decantador.
O decantador é um grande tanque onde a velocidade da água reduzida, possibilitando
a decantação.
Muitas vezes, são colocados produtos químicos para auxiliar na decantação
da água.
Estes produtos são chamados coagulantes, e têm a função de aglomerar as
impurezas da água.
Esta aglomeração de impurezas, denominada flocos, é a mais pesada, decantando
com mais facilidade.
O coagulante mais utilizado é o sulfato de alumínio.
Filtração
Na sequência do processo de tratamento, a água passa por um meio poroso,
deixando impurezas.
O meio filtrante mais utilizado é a areia, devidamente selecionada.
Na filtração é eliminada a sujeira e reduzido quase todos os micróbios
que conseguiram sobreviver à decantação.
Desinfecção
Nessa etapa são eliminados os micróbios existentes na água.
O desinfectante mais utilizado é o cloro porque não é nocivo ao homem nas
quantidades adequadas para desinfecção da água.
O cloro é aplicado na água através de cloradores que têm a finalidade de
garantir que seja adicionada à água uma quantidade sempre correta de cloro.
Fonte: www.embasa.ba.gov.br
Doenças Relacionadas com a Água
Segundo a Organização Mundial de Saúde, cerca de 80% de todas as doenças
que se alastram nos países em desenvolvimento são provenientes da água de
má qualidade.
As doenças mais comuns, de transmissão Hídrica, são as seguintes:
| DOENÇAS |
AGENTES CAUSADORES |
| Febre Tifóide |
Salmonela Tifóide |
| Febres Paratifóides
(3) |
Salmonelas Paratifóides
(A,B,C,) |
| Disenteria Bacilar |
Bacilo Disentérico |
| Disenteria Amebiana |
Entamoeba Histolítica
|
| Cólera |
Vibrião da Cólera |
| Diarréia |
Enterovírus, E.Coli
|
| Hepatite Infecciosa |
Vírus Tipo A |
| Giardiose |
Giárdia Lamblia |
A sua água pode conter as bactérias abaixo:
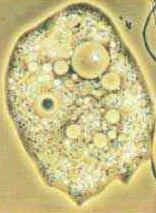
Protozoário: Ameba
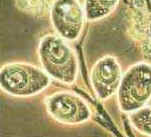
 Protozoário: Giardia lamblia
Protozoário: Giardia lamblia
 Protozoário: Criptosporídio
Protozoário: Criptosporídio
 Vírus: Norwalk
Vírus: Norwalk
 Rotavírus
Rotavírus
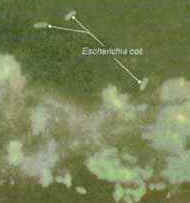 Bactéria: Escherichia coli
Bactéria: Escherichia coli
 Bactéria: Salmonella typhi
Bactéria: Salmonella typhi
 Bactéria: Vibrio cholerae
Bactéria: Vibrio cholerae
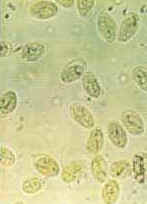
 Protozoário:ciliadó peduncular
Protozoário:ciliadó peduncular
Fonte: www.aguahesp.com.br
Doenças Relacionadas com a Água
Principais Doenças Relacionadas com a Água
As principais doenças relacionadas à água são
Cólera
Febre tifóide
Giardíase
Amebíase
Hepatite infecciosa
Diarréia aguda infecciosa
O QUE SE DEVE FAZER
Ter um sistema de abastecimento e tratamento da água, com fornecimento
em quantidade e qualidade para consumo, tanto para uso doméstico, como para
uso coletivo.
Proteger-se de contaminação dos rios, lagos ou outras fontes de água.
Manter a limpeza e a higiene (veja o quadro abaixo).
O QUE VOCÊ PODE FAZER PARA EVITAR ESTAS DOENÇAS
Lavar as mãos
Antes das refeições
Antes de preparar os alimentos
Após a evacuação
Após limpar uma criança que acaba de evacuar.
Desinfetar ou ferver a água para beber e preparar os alimentos.
Lavar bem as verduras antes de comê-las.
Evitar entrar em contato direto com água ou lama das enchentes ou esgoto.
Nestas situações, utilize botas, luvas ou outras proteções.
Como limpar a caixa d'água
A) Feche o registro de entrada
de água (ou amarre a bóia do reservató- rio) e então, esvazie o reserva-tório
abrindo as torneiras e chuveiros.
B) Escove as paredes internas da caixa, e junte a sujeira (areia,
pedra, folhas) e jogue fora.
C) Enxagüe as paredes e o fundo da caixa.
D) Feche as torneiras e chuveiros, encha a caixa toda e coloque
1/2 litro de água sanitária para cada 500 litros de água.
E) Espere 4 horas sem usar água.
F) Depois de 4 horas, abra todas as torneiras e chuveiros e deixe
a água sair totalmente, até esvaziar a caixa.
G) Encha de novo e pode usar a água normalmente, sua caixa d’água
está limpa.
H) Para garantir a saúde da sua família, verifique periodicamente
o estado de sua caixa d’água. Faça uma boa limpeza, sempre que encontrar
impurezas.
Fonte: www.saude.rj.gov.br
Doenças Relacionadas com a Água
A água é um importante veículo de transmissão de doenças notadamente do aparelho
intestinal. Os microorganismos patogênicos responsáveis por essas doenças
atingem a água com os excretas de pessoas ou animais infectados, dando como
conseqüências as denominadas “doenças de transmissão hídrica”.
Em geral, os microorganismos normalmente presentes na água podem
Ter seu “habitat” normal nas águas de superfície
Ter sido carreados pelas enxurradas
Provir de esgotos domésticos e outros resíduos orgânicos, que atingiram
a água por diversos meios
Ter sido trazidos pelas chuvas na lavagem da atmosfera
Os microorganismos patogênicos não são de fácil identificação em laboratório.Utiliza-se
assim os microorganismos do grupo coliforme. Neste grupo encontram-se os coliformes
fecais, habitantes normais dos intestinos dos animais superiores e outros
de vida livre, que são de identificação mais fácil; sua presença indica provável
existência de excreta e, portanto, possibilidade de ocorrência de germes patogênicos
de origem intestinal.
Emprega-se assim o chamado índice de coli para determinar o grau de contaminação
de uma água. Oportuno assinalar que, em princípio, existe uma certa correlação
entre o número de coliformes e doenças de transmissão hídrica; estudos epidemiológicos,
com base na estatística, podem, inclusive, correlacionar o número de coliformes
com o número de determinados microorganismos patogênicos. Oportuno também
assinalar que a presença de coliformes nem sempre indica a obrigatoriedade
de existência de agentes patogênicos e, portanto, de ocorrência de doenças.
Assim, a presença de coliformes, em determinadas concentrações, deve ser encarada
como um sinal de alerta indicando a possibilidade de haver uma poluição e/ou
contaminação fecal, principalmente quando ocorrem variações bruscas do número
de coliformes numa determinada água.
Relativamente aos microorganismos patogênicos, as doenças de transmissão
hídrica podem ser ocasionadas por
Bactérias: febre tifóide, febres paratifóides, disenteria
bacilar, cólera
Protozoários: amebíase ou disenteria amebiana
Vermes (helmintos) e larvas: esquistossomíase
Vírus: hepatite infecciosa e poliomielite
Doenças de origem hídrica
Os quatro tipos de contaminantes tóxicos podem ser nos sistemas públicos
de abastecimento de água são
Contaminantes naturais de uma água que esteve em contato com formação minerais
venenosas
Contaminantes naturais de uma água na qual se desenvolveram determinadas
colônias de microorganismos venenosos
Contaminantes introduzidos na água em virtude de certas obras hidráulicas
defeituosas (principalmente tubos metálicos) ou de práticas inadequadas
no tratamento da água
Contaminantes introduzidos nos cursos d´água por certos dejetos industriais.
Os contaminantes de origem mineral incluem o flúor, o selênio, o arsênico
e o boro, e, com exceção do flúor, raramente são encontrados em teores capazes
de ocasionar danos.
Quanto ao flúor, teores maiores que 1 ppm são responsáveis pela fluorose
dos dentes, e, por outro lado, ausência de fluoretos beneficia o aparecimento
de cáries dentárias; o teor ótimo é em torno de 1 ppm.
Os contaminantes naturais ocasionados por colônias de microorganismos venenosos,
como certos tipos de algas, dão à água aspecto repulsivo ao homem, que tem
assim uma defesa natural através dos seus sentidos; não obstante, a mortalidade
de gado que ingere esses contaminantes tem sido verificada.
Os contaminantes introduzidos pela corrosão de tubulações metálicas podem
ocasionar distúrbios, principalmente em águas moles ou que contenham certo
teor de bióxido de carbono (o que pode ocorrer por prática inadequada no tratamento
da água).
Dos metais empregados nas tubulações, o único de toxidez comprovada (e cumulativa)
é o chumbo, que pode ocasionar o envenenamento conhecido como saturnismo.
Cobre, zinco e ferro, mesmo em pequenas quantidades, dão à água gosto metálico
característico e são responsáveis por certos distúrbios em determinadas operações
industriais.
O tratamento químico da água para a coagulação, desinfecção e destruição
de algas ou controle da corrosão pode ser uma fonte potencial de contaminação.
Todas as variedades de contaminantes tóxicos podem provir dos despejos líquidos
industriais. Daí a importância sanitária do controle de despejos industriais.
Água e doenças
As doenças relacionadas com a água podem ser causadas por
Agentes microbianos
Agentes químicos
a) Doenças causadas por agentes microbianos
São doenças que apresentam caráter infeccioso ou parasitário.
Quanto ás vias de penetração no organismo pode-se adquirir doenças
por
Via predominantemente oral
Via predominantemente cutânea-pele ou mucosa
Doenças adquiridas por via oral
Agrupando as doenças de via predominantemente oral, segundo a importância
de água como veículo, tem-se
Cólera (bactéria: Vibrio Cholerae)
Febre tifóide (bactéria: SalmonelaTyphi)
Febres paratifóides (bactéria: Salmonela Paratyphi)
Hepatite infecciosa (vírus)
Gastroenterites (diarréias) infantis (p.ex.: bactéria: Escherichia Coli)
A veiculação dos agentes etiológicos destas moléstias através da água, é
a mais freqüente e mais eficiente; para comprova-lo basta lembrar o declínio
da incidência da febre tifóide e o desaparecimento da cólera em todos os países
que adotaram práticas eficientes de purificação da água potável.
Num segundo grupo
Disenteria bacilar
Disenteria amebiana ou amebíase
Poliomielite
Podem ser incluídas como doenças de veiculação hídrica, mas não serem classificadas
de parelha com o primeiro, ou seja, existem outros meios de difusão mais atuantes
na maioria dos casos.
Num terceiro grupo
A importância da água como veículo seria menor.
É o caso das
Helmintoses
Tuberculoses
Assinale-se que embora a tuberculose comumente não seja considerada infecção
transmissível, direta e indiretamente pela água, a possibilidade de existência
de casos adquiridos por essa via não ser negada, o que se atribui à grande
resistência do bacilo responsável pela doença, em certas condições ambientais.
Doenças adquiridas principalmente por via cutânea – pele e mucosa
Esquistossomose
Leptospirose
Outras doenças que se referem aos banhos em piscinas, praias, rios
etc.: doenças nos olhos, ouvidos e vias áreas superiores (conjuntivites,
otites, corizas, sinusites, etc.) têm sido atribuídas a banhos em piscinas,
praias, etc., pela possibilidade das águas poderem estar contaminadas por
bactérias ou vírus.
Assinale-se ainda que existem doenças, como a ancilostomíase e a ascaridíase,
em cuja transmissão a água, eventualmente, pode também atuar como veículo
de certos casos. A água é imprescindível, também, ao ciclo biológico de muitos
vetores animados, responsáveis por graves doenças. Por exemplo, os mosquitos
que transmitem a malária e a febre amarela, têm a fase larvária, obrigatoriamente,
em meio aquático. Assim, doenças como malária, indiretamente, estão relacionadas
com a água; neste caso, a água não atua como veículo, mas o mosquito transmissor
se procria nas coleções de água, e portanto, ao se estudar a construção de
um reservatório de acumulação e destinado ao abastecimento de água, deve-se
investigar as espécies de mosquitos existentes na área de inundação e vizinhança,
bem como aspectos epidemiológicos relacionados à malária.
b) Doenças causadas por agentes químicos
A água, através de seu ciclo hidrológico, está em permanente contato com
os constituintes da atmosfera e da crosta terrestre, dissolvendo muitos elementos
e carreando outros em suspensão. Além disso, o homem por suas múltiplas atividades,
nela introduz substâncias das mais diversas naturezas. Assim, podemos distinguir
poluentes naturais e artificiais.
Os poluentes naturais compreendem substâncias minerais e orgânicas, dissolvidas
ou em suspensão e gases provenientes da atmosfera ou das transformações microbianas
da matéria orgânica.
Os poluentes artificiais podem resultar
Das substâncias empregadas no tratamento da água: sulfato
de alumínio, cal, etc.
Do uso crescente de pesticidas (herbicidas, carrapaticidas, inseticidas,
raticidas, etc), largamente empregados no combate às pragas da agricultura
e aos vetores de doenças humanas e de animais. Em sua grande maioria são
compostos orgânicos sintéticos, que de um modo ou de outro, podem poluir
as águas subterrâneas ou superficiais
Dos esgotos sanitários que, além de substâncias como detergentes, encerram
matéria orgânica, cujas transformações por ação microbiana têm muita importância
para o balanço de oxigênio dos cursos d´água, além de outras alterações
de natureza química que aí podem promover
Da emissão das chaminés das fábricas, incineradores, etc. Algumas dessas
substâncias acabam por se precipitar diretamente na água ou para ela são
carregadas pelas chuvas, ou em decorrência do processo de incineração, por
exemplo.
Os efeitos que os poluentes naturais ou artificiais podem ter sobre o organismo
humano dependem da concentração da substância na água, da toxidez específica
para o ser humano e da suscetibilidade individual, que é variável de pessoa
a pessoa.
Praticamente, para todos os poluentes, existem concentrações inofensivas,
que, aumentadas, podem começar a agir sobre o organismo e, se atingirem certo
nível, os fenômenos tóxicos se acentuarão, sendo capazes de levar até à morte.
Às vezes são agudos, mas, em outros casos, quando o tóxico é cumulativo, doses
que, isoladamente seriam inofensivas, com o consumo continuado, podem acarretar
doenças de eclosão tardia; é o caso do chumbo, causador do saturnismo. Como
exemplos temos também os nitratos e o flúor, que, excedendo certos limites,
podem causar, respectivamente, a metemoglobinemia e a fluorose. Nos poucos
exemplos, ao contrário, os malefícios decorrem, não do excesso, mas da carência
do elemento na água, e esta ação também se revela ao longo do prazo; é o caso
do iodo que em quantidade inferior pode causar o bócio.
Medidas gerais de proteção
O perigo da transmissão de doenças infecciosas pela água, refere-se,
na prática, às doenças infecciosas intestinais e a profilaxia gira em torno
das seguintes medidas:
Proteção dos mananciais, inclusive medidas de controle de poluição das
águas;
Tratamento adequado da água, com operação continuamente satisfatória;
Sistema de distribuição da água bem projetado, construído, mantido e operado.
Deve-se manter a água na rede com pressão adequada;
Controle permanente da qualidade bacteriológica e química da água da rede
de distribuição, ou, preferivelmente, na torneira do consumidor;
Solução sanitária para o problema da coleta e da disposição dos esgotos
e, em particular dos dejetos humanos, tendo sempre como uma das finalidades
a proteção do abastecimento de água potável;
Observar, na zona rural, as medidas indicadas para a proteção dos poços,
nascentes e mananciais de superfície, inclusive a construção de sistema
mais aconselháveis para o destino satisfatório dos dejetos, evitando a poluição
direta da superfície, do solo ou das coleções líquidas;
Melhoria da qualidade da água suprida às pequenas comunidades, auxiliando-as
técnicas e financeiramente a utilizarem métodos simples e pouco dispendiosos
de tratamento, inclusive desinfecção, quando necessário.
Assinale-se ainda que dados os diferentes modos de transmissão das
doenças relacionadas à água e sua profilaxia, torna-se necessário que, a par
dos serviços de abastecimento de água, outros também devam ser executados,
tais como: acondicionamento, coleta, transporte, tratamento e/ou
disposição final de lixo; controle de artrópodes, notadamente moscas domésticas
e das baratas; controle dos seus manipuladores. A execução destes diversos
serviços de saneamento do meio, bem como os demais aspectos do saneamento
dentro de um adequado programa onde os diversos problemas forem devidamente
equacionados, face sua importância e os meios financeiros e humanos disponíveis,
permitirá ao homem atingir o estado de saúde, no seu sentido amplo, usufruindo
assim melhor a sua existência, elevando-se material e espiritualmente e, atingindo
a sensação de verdadeiro bem estar geral.
É evidente que, concomitantemente com as medidas de saneamento do meio, torna-se
necessário que as medidas relacionadas à nutrição, à educação sanitária, entre
outras, devem também serem tomadas, visando à elevação do nível de saúde da
comunidade.
Doenças de transmissão hídrica
a) Dengue
O dengue é uma doença infecciosa causada por um arbovírus (existem quatro
tipos diferentes de vírus do dengue- 1, 2, 3 e 4), que ocorre principalmente
em áreas tropicais e subtropicais do mundo, inclusive no Brasil. As epidemias
geralmente ocorrem no verão, durante ou imediatamente após períodos chuvosos.
O dengue está se expandindo rapidamente, e espera-se que nos próximos anos
a transmissão aumente por todas as áreas tropicais do mundo.
Transmissão
No Brasil, circulam os tipos 1, 2 e 3. O vírus 3 está presente desde dezembro
de 2000 (foi isolado em janeiro de 2001, no Rio). O dengue pode ser transmitido
por duas espécies de mosquitos (Aëdes aegypti e Aëdes albopictus), que picam
durante o dia, ao contrário do mosquito comum (Culex), que pica durante a
noite.
Os transmissores de dengue, principalmente o Aëdes aegypti, proliferam-se
dentro ou nas proximidades de habitações (casas, apartamentos, hotéis etc)
em qualquer coleção de água limpa (caixas d'água, cisternas, latas, pneus,
cacos de vidro, vasos de plantas). As bromélias, que acumulam água na parte
central (aquário), também podem servir como criadouros. A transmissão do dengue
é mais comum em cidades. Também pode ocorrer em áreas rurais, mas é incomum
em locais com altitudes superiores a 1200 metros.
O Aëdes aegypti, atualmente, está presente em cerca de 3600 municípios brasileiros.
O único modo possível de evitar a introdução de um novo tipo do vírus do dengue
é a eliminação dos transmissores. O Aëdes aegypti também pode transmitir a
febre amarela.
Riscos
Cerca de dois bilhões de pessoas vivem em áreas onde é possível a transmissão
de dengue. O número de casos é estimado entre 50 e 100 milhões por ano. No
Continente Americano, em 1995 foram notificados 250 mil casos de dengue, e
7 mil da forma grave da doença.
As áreas de maior risco são: América Central, América do
Sul (exceto Chile, Paraguai e Argentina), América do Norte (México), África,
Austrália, Caribe (exceto Cuba e Ilhas Caymam), China, Ilhas do Pacífico,
Índia, Sudeste Asiático e Taiwan. Nos Estados Unidos a ocorrência de dengue
é incomum, porém em 1995 foram registrados casos de transmissão no Texas.
Medidas de proteção individual
Ainda não existem vacinas disponíveis contra o dengue, embora as pesquisas
estejam em fase avançada. Uma pessoa não transmite dengue diretamente para
outra, para que isto ocorra, é necessário que o mosquito pique uma pessoa
infectada e, após o vírus ter multiplicado, pique uma pessoa que ainda não
teve a doença.
A transmissão de dengue ocorre em áreas que também são de risco potencial
para febre amarela (a vacina deve estar atualizada) e, geralmente, também
para malária. Devem ser adotadas, portanto, medidas de proteção contra infecções
transmitidas por insetos, que são as mesmas empregadas contra a febre amarela
e a malária. É importante saber que, embora a transmissão dessas doenças possa
ocorrer ao ar livre, o risco maior é no interior de habitações. Não existe
comprovação da eficácia do uso de vitaminas do complexo B ou de pílulas de
alho na profilaxia do dengue (ou de qualquer outra doença transmitida por
vetores).
O viajante deve usar, sempre que possível, calças e camisas de manga comprida
e repelentes contra insetos à base de DEET nas roupas e no corpo, sempre observando
a concentração máxima para crianças (10%) e adultos (30%). Antes de adquirir
um repelente, certifique-se da concentração de DEET no produto.
Além disso, deve procurar hospedar-se em locais que disponham de ar-condicionado
ou utilizar mosquiteiros impregnados com permetrina e inseticida em aerosol
nos locais onde for dormir.
Pessoas que estiveram em uma área de risco para dengue e que apresentem febre,
durante ou após a viagem, devem procurar um Serviço de Saúde para esclarecimento
diagnóstico. As áreas de transmissão do dengue podem ser as mesmas da febre
amarela ou da malária. Em todas as pessoas com suspeita de dengue que estiveram
em áreas de transmissão dessas doenças, é importante que seja sempre afastado
o diagnóstico de febre amarela e investigada a possibilidade de malária, doença
para qual existe tratamento específico eficaz.
Recomendações para áreas de transmissão
O dengue é transmitido pela picada de mosquitos (mais comumente o Aëdes aegypti)
que proliferam dentro ou nas proximidades de habitações. Esses mosquitos criam-se
na água, obrigatoriamente. A fêmea do mosquito põe os ovos dentro de qualquer
recipiente (caixas d'água, latas, pneus, cacos de vidro etc) que contenha
água mais ou menos limpa, colando os ovos nas paredes dos recipientes, bem
próximos da água. Os ovos ficam aderidos, e não morrem mesmo que o recipiente
fique seco. Não adianta, portanto, apenas substituir a água, mesmo que isso
seja feito com freqüência. Desses ovos surgem as larvas, que, depois de algum
tempo vivendo na água, vão formar novos mosquitos adultos.
O combate ao mosquito deve ser feito de duas maneiras: eliminando
os mosquitos adultos e, principalmente, acabando com os criadouros de larvas.
Para isso é importante que recipientes que possam encher-se de água sejam
descartados ou fiquem protegidos com tampas. Qualquer recipiente com água
e sem tampa, inclusive as caixas d' água, podem ser criadouros dos mosquitos
que transmitem o dengue.
Para reduzir a população do mosquito adulto, é feita a aplicação de inseticida
através do "fumacê", que deve ser empregado apenas quando está ocorrendo
epidemia. O "fumacê" não acaba com os criadouros e precisa ser sempre
repetido, o que é indesejável, para matar os mosquitos que vão se formando.
Por isso, é importante eliminar os criadouros do mosquito transmissor. Além
do dengue, se estará também evitando que a febre amarela, que não ocorre nas
cidades brasileiras desde 1942, volte a ser transmitida.
As medidas eficazes, em residências, escolas e locais de trabalho,
são:
Substituir a água dos vasos de plantas por terra e manter seco o
prato coletor de água:
Utilizar água tratada com cloro (40 gotas de água sanitária a 2,5% para
cada litro) para regar bromélias, duas vezes por semana.*
Desobstruir as calhas do telhado, para não haver acúmulo de água.
Não deixar pneus ou recipientes que possam acumular água expostos à chuva.
Manter sempre tampadas as caixas d'água, cisternas, barris e filtros.
Acondicionar o lixo em sacos plásticos fechados ou latões com tampa.
Manifestações
A infecção causada por qualquer um dos quatro tipos (1, 2, 3 e 4) do vírus
do dengue produz as mesmas manifestações. A determinação do tipo do vírus
do dengue que causou a infecção é irrelevante para o tratamento da pessoa
doente. O dengue é uma doença que, na grande maioria dos casos (mais de 95%),
causa desconforto e transtornos, mas não coloca em risco a vida das pessoas.
As manifestações iniciais são febre alta, dor de cabeça, muita dor no corpo
e, às vezes, vômitos. É freqüente que, 3 a 4 dias após o início da febre,
ocorram manchas vermelhas na pele, parecidas com as do sarampo ou rubéola,
e prurido ("coceira").
Também é comum que ocorram pequenos sangramentos (nariz, gengivas).
A maioria das pessoas, após quatro ou cinco dias, começa e melhorar e recupera-se
por completo, gradativamente, em cerca de dez dias. Em alguns casos (a minoria),
nos três primeiros dias depois que a febre começa a ceder, pode ocorrer diminuição
acentuada da pressão sangüínea. Esta queda da pressão caracteriza a forma
mais grave da doença, chamada de dengue "hemorrágico". Este nome
pode fazer com que se pense que sempre ocorrem sangramentos, o que não é verdadeiro.
A gravidade está relacionada, principalmente, à diminuição da pressão sangüínea,
que deve ser tratada rapidamente, uma vez que pode levar ao óbito. O dengue
grave pode acontecer mesmo em quem tem a doença pela primeira vez.
O doente se recupera, geralmente sem nenhum tipo de problema. Além disso,
fica imunizado contra o tipo de vírus (1, 2, 3 ou 4) que causou a doença.
No entanto, pode adoecer novamente com os outros tipos de vírus do dengue.
Em outras palavras, se a infecção foi com o tipo 2, a pessoa pode ter novamente
o dengue causado pelos vírus dos tipos 1, 3 ou 4. Em uma segunda infecção,
o risco da forma grave é maior, mas não é obrigatório que aconteça.
As manifestações iniciais do dengue são as mesmas de diversas outras doenças
(febre amarela, malária, leptospirose). Também não servem para indicar se
o dengue vai ser mais grave. Por isto é importante sempre procurar rápido
um Serviço de Saúde, para uma avaliação médica. A meningite meningocócica
pode ser muito parecida com o dengue grave, mas a pessoa piora muito mais
rapidamente (logo no primeiro ou segundo dia de doença). O dengue pode se
tornar mais grave apenas quando a pessoa começa a melhorar, e o período mais
perigoso vai até três dias depois que a febre desaparece.
O dengue não tem tratamento específico. Quando não há dúvida que a pessoa
tem dengue, na maioria das vezes o médico pode recomendar que o tratamento
seja feito em casa, basicamente com antitérmicos e com uma solução para reidratação
oral (disponível nas Unidades de Saúde), que deve ser iniciada o mais rápido
possível.
Alguns cuidados devem ser observados:
Não tomar remédios sem recomendação do médico. Todos os medicamentos podem
ter efeitos colaterais e alguns que podem até agravar a doença.
Alguns medicamentos para dor e febre podem aumentar o risco de sangramento,
como os que contém ácido acetil-salicílico (AAS®, Aspirina®, Melhoral® e
outros). Outros podem ocasionar erupções na pele, semelhantes às causadas
pelo dengue, como os que contém dipirona Novalgina®, Dipirona®, Dorflex®
e outros). Os antiinflamatórios (Voltaren®, Profenid® etc) também, não devem
ser utilizados como antitérmicos pelo risco de efeitos colaterais, como
hemorragia digestiva e reações alérgicas.
O paracetamol (Dôrico®, Tylenol® etc), mais utilizado para tratar a dor
e a febre no dengue, deve ser tomado rigorosamente nas doses e no intervalo
prescritos pelo médico, uma vez que em doses muito altas pode causar lesão
hepática.
Beber a maior quantidade possível de líquido. Não é necessária nenhuma
dieta. Procure alimentar-se normalmente.
É absolutamente necessário estar atento para as manifestações que
podem indicar gravidade, o que pode acontecer, geralmente, a partir do momento
em que a febre começa a ceder:
Dor constante abaixo das costelas, do lado direito (fígado).
Suores frios por tempo prolongado, tonteiras ou desmaios ( pressão baixa).
Pele fria e pegajosa por tempo prolongado (pressão muito baixa).
Sangramentos que não param.
Fezes escuras como borra de café (sangramento intestinal).
Se qualquer uma destas manifestações aparecer, a pessoa deve ser levada imediatamente
ao Serviço de Saúde mais próximo.
b) Amebíase
Amebíase é uma doença endêmica em grande parte do território brasileiro e,
amplamente disseminada por todo o mundo.
Agente causador: é o protozoário Entamoeba histolytica,
um típico exemplo de protozoário rizópoda, isto é, protozoa destituído de
flagelos ou cílios.
Transmissão: Eliminados com as fezes pelas pessoas doentes,
os cistos contaminam a água dos rios e, levados por esta ou pela poeira e
pelas moscas, baratas e outros animais, também contaminam frutos, verduras
e diversos alimentos, permitindo o alastramento dessa protozoose.
Ciclo: As amebas se desenvolvem ou proliferam notadamente
no intestino grosso, embora possam ser encontradas também no intestino delgado.
Quadro clínico: diarréia.
Profilaxia:
Há medicação específica para essa doença. Mas a profilaxia depende
também de:
Cuidados pessoais de higiene
Limpeza das mãos e dos alimentos
Saneamento básico nas regiões onde a pobreza e a promiscuidade facilitam
a dispersão da endemia.
c) Ancilostomose ou amarelão
Agente causador: Ancylostoma duodenale e Necator americanus.
Transmissão: pela penetração de larvas dos vermes pela pele
ou ingestão de ovos do parasita através de água e alimentos contaminados.
Ciclo: no intestino, a fêmea adulta põe ovos que são eliminados
pelas fezes. No solo formam-se larvas que podem atravessar a pele humana.
As larvas caem na circulação, chegam ao coração, pulmões, atravessam a parede
dos alvéolos, sobem à árvore respiratória, chegam à faringe e são deglutidas
chegando ao intestino e formam vermes adultos.
Quadro clínico: O verme se alimenta de sangue, há anemia,
fraqueza, emagrecimento, desânimo, pele cor amarelada (amarelão). Pode surgir
perversão do apetite como hábito de comer terra, dores abdominais, vômito,
diarréia e às vezes disenteria.
Profilaxia
Higiene alimentar
Uso de calçado
Instalações sanitárias adequadas
Saneamento básico
Educação sanitária
Tratamento dos doentes
d) Ascaridiáse
Agente causador: Ascaris lumbricoide, conhecido como lombriga.
Transmissão: pela ingestão de água e alimentos contaminados
com ovos da lombriga.
Ciclo: os ovos são ingeridos, chegam ao intestino do hospedeiro
onde se abrem e liberam larvas que atravessam a parede intestinal, caem na
circulação, passam para o fígado e pulmões. Nos pulmões atravessam os alvéolos,
sobem pela árvore respiratória até chegar à faringe e são deglutidas. No intestino
delgado transforma-se em vermes adultos.
Quadro clinico: quase não há problemas. Quando o número
de vermes é grande, pode haver perigo de obstrução intestinal.
Profilaxia
Higiene alimentar
Instalações sanitárias adequadas
Educação sanitária
Tratamento dos doentes.
e) Cólera
Agente causador: vibrião colérico (vibrio cholerae), uma
bactéria na forma de vírgula.
Transmissão: Ocorre pela ingestão de água e alimentos contaminados
com a bactéria. As precárias condições de saneamento básico (abastecimento
de água potável e sistemas de esgoto) são as principais causas de propagação
do cólera.
Sintomas: diarréia intensa, desidratação, dor abdominal.
Pode ocorrer morte.
Profilaxia:
Saneamento básico
Instalações sanitárias adequadas
Tratamento dos doentes
Educação sanitária
Higiene alimentar.
f) Enterobíase ou oxiurose
Agente causador: Enterobius vermiculares , um verme pequeno,
branco.
Transmissão: Pela ingestão de ovos do verme em água e alimentos
contaminados.
Ciclo: os vermes adultos fixam-se à parede intestinal. As
fêmeas, na época da postura desprendem-se e vão à proximidades do orifício
retal depor ovos que são eliminados no meio externo.
Sintoma principal: coceira retal, mas pode haver náuseas,
vômitos, dores abdominais, diarréia e irritabilidade.
Profilaxia
Higiene pessoal e alimentar
Higiene da casa
Saneamento básico
Educação sanitária
Tratamento dos doentes
g) Esquistossomose
Agente causador: No Brasil, o agente causador da esquistossomose
é o Schistosoma mansoni. Os vermes adultos vivem dentro de pequenas veias
do intestino e do fígado do homem doente; alcançam até 12 mm de comprimento
por 0,44 mm de diâmetro.
Ciclo: O hospedeiro intermediário é o caramujo do gênero
Biomphalaria. É um molusco de água doce chamado planorbídeo - conhecido popularmente
por caramujo. Os caramujos vivem na água doce de córregos, riachos, alagados,
brejos, açudes, represas ou outros locais onde haja pouca correnteza. Os caramujos
jovens alimentam-se de vegetais em decomposição e folhas verdes. Os caramujos
põem ovos, dos quais, depois de alguns dias, nascem novos caramujos que crescem
e se tornam adultos.
Ciclo intermediário
Desenvolve-se em duas fases: uma no interior do caramujo
e outra no interior do homem. O homem, quando doente, elimina ovos do verme
pelas fezes. Estes, em contato com a água, rompem-se e libertam o miracídio
que é a larva ciliada, que nada ativamente, penetrando no caramujo. No caramujo,
realiza-se um processo de desenvolvimento, que ao final de vinte a trinta
dias atinge a última fase larvária que são as cercárias, iniciando a sua eliminação.
Estas nadam ativamente, podendo permanecer vivas por algumas horas, dependendo
das condições ambientais e vão penetrar na pele de pessoas, iniciando a fase
no homem. No homem, as cercárias alcançam a corrente sanguínea, passando pelos
pulmões, coração até chegar no fígado. Este processo dura em torno de dez
dias. No vigésimo sétimo dia já se encontram vermes acasalados e a postura
de ovos pode começar no trigésimo dia. A partir do quadragésimo dia se encontram
ovos nas fezes.
Transmissão
Depende da presença de portador humano, eliminando ovos do verme nas fezes,
da existência de hospedeiro intermediário, que é o caramujo; e do contato
do homem com a água contendo cercárias de S. mansoni.
Profilaxia
Higiene pessoal
Evitar beber ou tomar banho em água contaminada por caramujos
Saneamento básico
Educação sanitária
Tratamento dos doentes
h) Febre tifóide
Agente causador: Doença endêmica, estando sua presença relacionada
com águas não tratada e contaminada com a bactéria Salmonella typhi.
Transmissão: pode acontecer de forma direta ou indireta.
Na forma direta um indivíduo recebe a bactéria de um doente. A forma indireta
está ligada a atividades em que uma pessoa sadia se infecta por objetos, água
ou alimentos manipulados por portadores. As moscas domésticas também estão
relacionadas com esse tipo de contágio.
Quadro clínico: febre alta, podendo levar à morte.
Profilaxia
Proteção, purificação e cloração da água
Ferver e pasteurizar leite
Boas condições de higiene
Combate às moscas
Saneamento básico
Notificação de casos à autoridade sanitária e isolar os doentes.
i) Giardíase
Agente causador: A giardíase é uma parasitose intestinal
provocada pelo protozoário Giardia lamblia ou Giardia intestinalis. A giárdia
é um protozoário flagelado, dotado de aspecto bem peculiar, lembrando, quando
visto de frente, uma máscara.
Transmissão
A giárdia é transmitida por contágio direto, através da água e de alimentos
contaminados. Instala-se no jejuno-íleo (intestino delgado) e, frequentemente,
sobe pelo canal colédoco e vai se alojar na vesícula biliar, tornando o tratamento
bem mais difícil. Apesar do caráter agudo com que se manifesta a doença, ela
tem alta tendência à cronicidade. A incidência é acentuadamente maior em crianças,
provavelmente porque entre estas são menores os cuidados higiênicos com as
mãos, a água e os alimentos.
Profilaxia
Cuidados de higiene com a água, alimentos e mãos
Tratamento de água
Saneamento básico
j) Malária ou maleita
Agente causador: é uma doença infecciosa, causada por um
protozoário do gênero Plasmodium.
As espécies de plasmódios que afetam o ser humano são: Plasmodium
vivax, P. falciparum, P. malariae e P.ovale.
Transmissão
É transmitida de uma pessoa para outra, através da picada de um mosquito
do gênero Anopheles ou por transfusão de sangue infectado com plasmódios.
O transmissor é conhecido também como: pernilongo, mosquito
prego, carapanã - a fêmea se alimenta de sangue para maturação dos ovos, enquanto
que o macho, alimenta-se de seiva vegetal. O mosquito vive em águas de rios
e córregos, lagoas, represas, açudes, alagados, pântanos e em Águas coletados
em plantas bromeliceas.
Ciclo
No homem os plasmódios passam por uma evolução inicial nas células do fígado
e posteriormente invadem os glóbulos vermelhos onde evoluem por períodos variáveis,
provocando a partir daí os sintomas da doença.
Nos anófeles, evoluem inicialmente no estômago e posteriormente nas glândulas
salivares sendo, no momento da picada, inoculados no ser humano. Os plasmódios
se multiplicam por reprodução assexuada no organismo humano e por reprodução
sexuada no anófeles.
Quadro clínico: febre intermitente, acompanhada de tremores.
Profilaxia:
Combate ao mosquito transmissor
Uso de telas em janelas e portas
Tratamento dos doentes.
Fonte: www.feg.unesp.br
Doenças Relacionadas com a Água
Um dos principais problemas de saúde do mundo, principalmente em países tropicais,
são as doenças infecto-parasitárias, a maioria relacionada à água. Tais doenças
atingem, em maior ou em menor grau, todas as classes sociais e, devido à ação
que seus agentes podem exercer, trazem prejuízos tanto físicos quanto mentais
e sociais.
São típicas de lugares carentes onde não há saneamento básico (água e esgoto
tratados) e assistência médica regular, onde também é freqüente a desnutrição.
Como para algumas doenças, as formas infectantes são eliminadas pelas fezes,
a situação torna-se muito preocupante para os grupos populacionais desassistidos.
Segundo a Fundação Nacional de Saúde (FUNASA) observa-se uma constante queda
na mortalidade destas doenças. No entanto, continuam freqüentes na população
brasileira com riscos à sua saúde (ainda são quarta causa de doenças e a quinta
de mortalidade no país). Através da água contaminada por excrementos, os parasitas
transitam de um hóspede a outro até chegar às pessoas.
Geralmente esta via corresponde aos animais no campo que estão contaminados
com parasitas e que, através das fezes, podem chegar aos homens e infectá-los
pela ingestão de carne crua ou mal cozida. Há muito têm-se apontado as relações
causais entre as alterações da saúde e os fatores nocivos do meio. As relações
que o homem estabelece em seu ambiente podem agir de forma determinante sobre
a saúde individual/coletiva, já a relação inadequada com os elementos bióticos
e abióticos do meio trazem prejuízos não somente individuais.
Hábitos inadequados no que concerne à higiene pessoal (boca, cabelos, pele,
mãos, unhas) e ambiental (destino dos dejetos, lixo e uso da água) podem favorecer
a circulação de agentes patógenos com conseqüências para a saúde individual/coletiva.
Doenças infecciosas e parasitárias, desenvolvimento de insetos e animais nocivos,
contaminação de solo e coleções hídricas são freqüentes em coletividades assim
constituídas. Nos países Latino-Americanos e Africanos a maioria das pessoas
examinadas apresenta ao menos uma espécie de parasito.
Mais do que pela mortalidade resultante, essas doenças importam pela freqüência
com que produzem déficits orgânicos que comprometem o desenvolvimento de crianças
e limitam a capacidade de trabalho de adultos, além da possibilidade de ocorrerem
com formas clínicas graves, como é o caso da esquistossomose mansônica e da
malária.
Além de suprimirem nutrientes e freqüentemente conduzirem a uma inapetência
e redução do apetite, algumas espécies de parasitas podem, ainda, prejudicar
a absorção de alimentos, agravando o estado de desnutrição comum nas pessoas
por eles acometidas. Quanto às formas de aquisição, hábitos de higiene pessoal
e ambiental, banho de rio, entre outros, devem ser levados em consideração.
Sobre esta questão, o alimento é importante via de veiculação de
parasitas em virtude da possível contaminação a que está sujeito nas diversas
etapas pelas quais passa, quais sejam: etapa de produção, de armazenamento,
de conservação, de transporte, de comercialização e de manipulação para consumo
final. Hortaliças e frutos precariamente lavados ou manipulados por mãos contaminadas
de indivíduos parasitados, representam um elo importante na transmissão de
cistos de protozoários e ovos de helmintos.
Cólera
Agente: Vibrio cholerae
Ocorre, principalmente, através da ingestão de água contaminada por fezes
e/ou vômitos do doente ou portador. Os alimentos e utensílios podem ser contaminados
pela água, pelo manuseio com mãos contaminadas ou por moscas.
Distribuição e mortalidade
O número de casos aumenta no período as seca, quando baixa o nível de água
nos reservatórios e mananciais proporcionando a maior concentração de vibriões.
Em algumas áreas, o conjunto de condições sócio-econômicas ou ambientais
favorecem a instalação e rápida disseminação do agente transmissor.
Nessas condições, figuram enre outros: deficiência do abastecimento
de água tratada, destino inadequado de dejetos, alta densidade populacional,
carência de habitação, higiene, alimentação, educação, etc.
Sintomas
Manifesta-se de formas variadas, desde infecções inoperantes até casos graves
de diarréia profusa (que é menos freqüente). Além da diarréia, podem surgir
vômitos, dor abdominal e, nas formas graves, câimbras, desidratação e choque.
A febre não é uma manifestação comum. Nos casos graves mais típicos, o início
é súbito com diarréia aquosa, abundante e incoercível, com inúmeras dejeções
diárias. A diarréia e os vômitos nestes casos, determinam uma extraordinária
perda de líquidos, que pode ser da ordem de 1 a 2 litros por dia.
Prevenção
As principais medidas de prevenção ao cólera são:
Oferta de água de boa qualidade e em quantidade suficiente
Lavagem rigorosa das mãos e procedimentos básicos de higiene
Medidas de controle das moscas
Destino e tratamento adequado de esgoto
Destino adequado do lixo
Higiene dos alimentos
Dengue
Vetor: Aedes aegypti
Agente etiológico: o vírus do dengue é um arbovírus do gênero
flavivírus.
OO mosquito Aedes aegypti é o principal vetor do dengue, doença que afeta
o homem e constitui sério problema de saúde pública no homem, especialmente
nos países tropicais onde as condições do Meio Ambiente favorecem o desenvolvimento
e proliferação do vetor.
As estatísticas mostram que as ações governamentais contra o dengue têm surtido
efeito. Em 2002, foram mais de 700 mil casos, enquanto em 2003 houve pouco
mais de 298 mil. As maiores incidências do dengue estão nas regiões Sudeste
e Nordeste, em função de uma série de fatores que favorecem a proliferação
do mosquito e a transmissão da doença.
Todavia, apesar de terem sido superadas as metas de redução de casos de dengue
no país como um todo, que era de 50%, é necessário que se mantenham contínuas
as ações contra a doença, pois o mosquito rapidamente recompõe a sua população.
O Programa Nacional de Controle do dengue - PNCD, funciona em diversas frentes,
não apenas no ataque ao mosquito, mas também no saneamento domiciliar, na
educação para a saúde e na capacitação de recursos humanos, como educadores
de saúde, supervisores, agentes de saúde e médicos para a atenção ao doente.
O dengue exige uma ação ampla, envolvendo diversas áreas, devendo-se os resultados
positivos obtidos a uma conjugação de esforços do poder público e da população.
Assim, embora caiba aos governos - federal, estadual e municipal - as maiores
responsabilidades no combate à dengue, é preciso que as pessoas se também
se mobilizem contra a doença.
Transmissão
O dengue é uma doença febril causada por vírus (virose), transmitida de uma
pessoa doente a uma pessoa sadia pela picada da fêmea contaminada de um mosquito
- o Aedes aegypti.
Existem dois tipos principais de dengue
O dengue clássica e o dengue hemorrágica. Com a chegada do verão e o início
da temporada das chuvas, o dengue volta a ser uma ameaça à saúde. Para se
evitar a doença faz-se necessário intensificar as ações de prevenção e combate
ao vetor do dengue, o mosquito Aedes Aegypti.
O mosquito transmissor do dengue - o Aedes aegypti, é um mosquito
que se adaptou às áreas urbanas das cidades e vive preferencialmente dentro
das casas ou perto delas, uma vez que lá encontra melhores condições para
sua reprodução: sangue humano e depósitos com água. Pode se proliferar
em qualquer lugar que acumule água limpa (caixas d' água, cisternas, latas,
pneus, cacos de vidro e vasos de plantas).
A fêmea grávida é atraída por recipientes escuros ou sombreados onde deposita
seus ovos. Prefere recipiente com água limpa, cristalina, sem cor e parada,
ao invés de água suja ou poluída. Os ovos podem resistir até mais de um ano
nas paredes secas dos recipientes, até que tenham contato com a água e se
transformem em larvas, e posteriormente, em mosquitos. As altas temperaturas
favorecem a reprodução mais rápida e conseqüentemente o aumento da quantidade
de mosquitos.
Distribuição
O dengue tem sido relatado nas Américas há mais de 200 anos. Na década de
50 a Febre Hemorrágica do Dengue (FHD) foi descrita pela primeira vez nas
Filipinas e Tailândia. Após a década de 60, a circulação do vírus intensificou-se
nas Américas. A partir de 1980 foram notificadas epidemias em vários países
aumentando consideravelmente a magnitude do problema.
Em 1981 houve um evento de extrema importância na história do dengue
nas Américas: o 1º relato de FHD, em Cuba, foi o primeiro ocorrido
fora do Sudeste Asiático e Pacífico Ocidental.
Sintomas
Os sintomas mais comuns da doença são: febre, náuseas (enjôo),
vômitos, dor nos olhos, cansaço, falta de apetite, dores no corpo, principalmente
nos músculos e nas articulações (ou juntas), e dor de cabeça. Também podem
aparecer manchas vermelhas pelo corpo e, em alguns casos, sangramento, mais
comum nas gengivas. Ao perceber os sintomas, a pessoa deve procurar a unidade
de saúde mais próxima de sua casa.
O período crítico do dengue ocorre, geralmente, após o terceiro dia da doença.
A pessoa deixa de ter febre, embora continue a sensação de cansaço, fraqueza
e mal-estar. Isso pode levar a uma falsa sensação de melhora, mas, em seguida,
o paciente volta a piorar. Algumas manchas vermelhas e coceira na pele (parecendo
picadas de insetos), podem surgir, além de pequenos sangramentos pelo nariz
e gengivas.
Nestes casos, é necessário retornar ao médico nas primeiras 24h após o surgimento
destes sintomas. Caso surja dor abdominal intensa e contínua, fezes enegrecidas,
tonteira, pressão baixa, mãos e pés pálidos ou arroxeados, vômitos freqüentes,
sonolência ou agitação, vista escura e dificuldade de respiração, é necessário
procurar atendimento médico imediato, pois são sintomas e sinais que indicam
hemorragia (perda de sangue) o que pode levar o paciente à morte.
As pessoas que sofrem de doenças do coração, asma, diabetes, anemia, bronquite
crônica, enfisema e hipertensão arterial podem ter o estado de saúde agravado
pelo dengue ou desenvolver a forma mais grave da doença. Portanto, é importante
que o acompanhamento médico seja feito desde os primeiros sintomas.
Prevenção
Como é praticamente impossível eliminar o mosquito do dengue, é preciso identificar
objetos que possam se transformar em criadouros do Aedes aegypti. Por exemplo,
uma bacia no pátio de uma casa é um risco, porque, com o acúmulo da água da
chuva, a fêmea do mosquito poderá depositar os ovos neste local. O único modo
é limpar e retirar tudo que possa acumular água e oferecer risco. Na maior
parte dos casos, o foco do mosquito está nas residências.
Em geral se recomenda, para a prevenção do dengue:
Eliminar criadouros potenciais do mosquito (latas, garrafas, potes, cascas
de ovo, copos descartáveis, tampinhas, pneus e outros objetos sem uso que
possam acumular água. Não deixá-los em quintais, nem jogar em terrenos baldios.
Manter bem fechados latões, poços, cisternas, caixas d’água e outros
depósitos de água para consumo, impedindo a entrada de mosquitos.
Vedar com tela fina aqueles que não têm tampa própria.
Não cultivar plantas em jarros com água; plantá-las sempre em vasos com
terra. Colocar areia nos pratos dos vasos de plantas.
As piscinas devem ser tratadas com cloro, devendo ser limpas uma vez por
semana. Se não forem usadas devem ser mantidas vazias ou cobertas.
As calhas devem ser mantidas limpas e desentupidas, removendo-se folhas
e materiais que possam impedir o escoamento da água.
Lavar com bucha e manter limpos os reservatórios de água externos de geladeira,
as bandejas de ar condicionado e suportes de garrafão de água mineral.
As lajes devem ser mantidas limpas e secas.
Lagos, cascatas e espelho d’água decorativos devem ser mantidos limpos.
A criação de peixes é aconselhada, pois estes podem comer as larvas de mosquitos.
Outra opção é manter a água tratada com cloro. o Onde houver cacos de vidro
nos muros, colocar areia em todos aqueles que possam acumular água.
Verificar se há entupimento em ralos de cozinha, banheiro, sauna e ducha,
providenciando imediatamente seu desentupimento. Se estes não estiverem
sendo utilizados, mantê-los fechados.
Deixar a tampa dos vasos sanitários sempre fechadas. Em banheiros pouco
usados, deve-se dar descarga uma vez por semana.
Os vasilhames para água de animais domésticos devem ser lavados com bucha,
sabão e água corrente, pelo menos uma vez por semana.
Amarelão
Agente: Schistossoma mansoni
O amarelão ou esquistossomose mansônica é uma endemia, causada por parasito
(Schistosoma mansoni), que requer caramujos de água doce, do gênero Biomphalaria
(B. glabrata, B. tenagophila, B. straminea), como hospedeiros intermediários,
para completar o seu ciclo de desenvolvimento. Há relatos de que foi introduzido
no Brasil com a chegada dos escravos, mas os primeiros casos da doença seriam
de 1951.
Transmissão
A transmissão da doença numa região, depende da existência dos hospedeiros
intermediários que, no Brasil, são caramujos do gênero Biomphalaria. Ovos
do parasita que são eliminados pelo homem contaminado se instalam no caramujo
dentro da lagoa.
A larva adulta é liberada e permanece na água contaminando o homem.
Sintomas
A esquistossomose é uma doença de evolução crônica, de gravidade variada,
causada por um verme que, no homem, habita os vasos sanguíneos do fígado e
intestino. A maioria das pessoas infectadas, pode permanecer assintomática,
dependendo da intensidade da infecção.
Clinicamente, a esquistossomose pode ser classificada em:
Forma Intestinal: caracteriza-se por diarréias repetidas
que podem ser sangüinolentas, com dor ou desconforto abdominal. Pode apresentar-se
assintomática.
Forma Hepatointestinal: Caracterizada pela presença de
diarréias e dores abdominais. Ao exame físico, o paciente apresenta inchaço
do fígado.
Forma Hepatoesplênica Compensada: Caracterizada pela presença
de inchaço do fígado (barriga d'água). Nesta fase inicia-se um processo
chamado de circulação colateral e de varizes no esôfago, com comprometimento
do estado geral do paciente.
Forma Hepatoesplênica Descompensada: Inclui as formas
mais graves de Esquistossomose mansônica, responsáveis pelo obituário por
essa causa específica. Caracteriza-se por fígado volumoso ou já contraído
por fibrose, inchaço avançado do fígado, circulação colateral, varizes do
esôfago, anemia acentuada e desnutrição. Podem ser consideradas ainda, como
formas particulares, as formas pulmonar e cárdio-pulmonar, verificadas em
estágios avançados da doença.
Prevenção
Destinação adequada das fezes através de medidas de saneamento
básico: fossas sépticas e rede de esgoto
Uso de botas impermeáveis (para pessoas que trabalham dentro de água suspeita
de contaminação)
Identificação e tratamento dos doentes para impedir o contágio por outras
pessoas
Controle dos hospedeiros intermediários (caramujos do gênero Biomphalaria)
Antes de realizar atividades de lazer, tais como, banhos em rios, cachoeiras
e lagoas, procurar informação sobre sua possível contaminação.
Saneamento básico
Evitar beber água em Fontes naturais cuja origem seja desconhecida
Febre amarela
Vetor: O mosquito da espécie Aedes aegypti (o mesmo vetor
do dengue) é o principal transmissor da Febre Amarela Urbana (FAU). Na Febre
Amarela Silvestre (FAS), os transmissores são mosquitos, com hábitos estritamente
silvestres, principalmente do gênero Haemagogus no Brasil.
Agente etiológico: O causador da febre amarela é um arbovírus
(vírus transmitido por artrópodes) do grupo B. Também fazem parte deste grupo
o vírus do dengue, Encefalite Japonesa, Encefalite do Oeste do Nilo, Encefalite
de St. Louis, Rocio, Ilheus, Bussuquara e outros.
A doença ataca o fígado e os rins e pode levar à morte.
Existem dois tipos diferentes de febre amarela: a urbana
e a silvestre. A principal diferença é que nas cidades, o transmissor da doença
é o mosquito Aedes aegypti, o mesmo do dengue. Nas matas, a febre amarela
ocorre em macacos e os principais transmissores são os mosquitos dos gêneros
Haemagogus e Sabethes, que picam preferencialmente esses primatas. Esses mosquitos
vivem também nas vegetações à beira dos rios. Primeiro picam o macaco doente
e depois, o homem. É importante ressaltar que a febre amarela silvestre só
ocorre em humanos ocasionalmente. São os macacos os principais hospedeiros.
Os mosquitos transmissores só picam homens que invadem o habitat dos macacos.
Distribuição, transmissão e mortalidade
A maior incidência da doença acontece nos meses de janeiro a abril, período
das chuvas. Nessa época, há um aumento da quantidade do mosquito transmissor
e maior atividade agrícola, que leva ao deslocamento de um número maior de
pessoas às áreas com risco de transmissão. Não há transmissão de pessoa para
pessoa.
Sintomas
A doença é caracterizada por manifestações de insuficiência hepática e rena.
Pode levar a óbito em, aproximadamente, uma semana.
É dividida em três períodos:
Período de infecção: Dura cerca de três dias, tem início
súbito e sintomas gerais como febre, calafrios, dores de cabeça, do corpo,
náuseas e vômitos. Remissão: caracteriza pelo declínio
da temperatura e diminuição dos sintomas, provocando uma sensação de melhora
no paciente. Dura poucas horas, no máximo um a dois dias.
Período toxêmico: Predominam os sintomas de insuficiência
hepato-renal (representados por icterícia ou amarelão), diminuição do volume
de urina ou ausência total de sua produção, vômitos com sangue, eliminação
de fezes enegrecidas por sangue e outras manifestações hemorrágicas, acompanhadas
de enfraquecimento intenso, pulso lento e temperatura elevada.
Prevenção
Vacinação em áreas infestadas por Aedes aegyptii para estabelecer imunidade
coletiva na população;
Eliminação do Aedes aegyptii;
Identificação precoce dos casos para impedir que outros sejam infectados;
Malária
Vetor: Mosquito do gênero Anopheles
Agente: protozoário do gênero Plasmodium
Doença infecciosa febril, causada por protozoários, transmitidos por vetores.
É uma doença de grande importância epidemiológica por sua gravidade clínica,
e elevado potencial de disseminação, em áreas com densidade vetorial que favoreça
a transmissão.
Causa consideráveis perdas sociais e econômicas na população sob risco, concentrada
na região Amazônica.O mosquito em algumas regiões do Brasil é mais conhecido
como muriçoca, mosquito-prego ou carapanã. Em diversos estados do país tais
como Amazonas, Pará, Mato Grosso (do Norte e do Sul), Rondônia e Roraima a
doença ocorre de forma contínua (endêmica), dentro de florestas e suas proximidades.
No Estado do Minas Gerais, raramente ocorre transmissão de malária. As pessoas
que aparecem doentes têm sido contaminadas em outras regiões onde a doença
é freqüente, surgindo os sintomas alguns dias após sua chegada dessas áreas.
Outra maneira de se adquirir a doença é através do sangue contaminado (por
transfusão) ou uso de seringas contaminadas.
Transmissão
É uma doença transmitida pela picada da fêmea do mosquito Anopheles contaminada
pelo parasita Plasmodium. É também conhecida como paludismo ou impaludismo
e recebe outros nomes populares como maleita, etc.
Sintomas
Febre, calafrios, suores, delírios, tremores e ranger de dentes devido à
repentina elevação da temperatura corporal são sintomas comuns.
Com o agravamento da doença surgem dores de cabeça, náuseas e vômitos. Os
lábios ficam arroxeados, podendo ocorrer convulsões e anemia.
Caso não haja tratamento adequado e rápido podem surgir problemas mais graves
em outros órgãos como rins, pulmões e fígado, podendo levar a morte.
Prevenção
Nas áreas onde há transmissão da doença são necessárias medidas de saneamento
como aterro e drenagem de água represada, visando a redução e a eliminação
de criadouros do mosquito, bem como o uso de telas nas janelas e mosquiteiros.
Uso de mosquiteiros impregnados ou não, com inseticidas, roupas que protejam
pernas e braços, telas em portas e janelas, uso de repelentes, e evitar freqüentar
os locais de transmissão, nos horários de hábitos alimentares dos vetores.
Como medidas de prevenção coletiva, são utilizadas: drenagem,
pequenas obras de saneamento para eliminação de criadouros do vetor, aterro,
limpeza das margens dos criadouros, modificação do fluxo da água, controle
da vegetação aquática, melhoramento da moradia, uso racional da terra.
As pessoas que forem visitar as regiões onde ocorre à doença devem, antes
de viajar, se informar sobre as medidas preventivas necessárias.
Febre Amarela
É uma doença grave provocada por vírus e transmitida pela picada de mosquitos.
Nas regiões de florestas o mosquito responsável pela transmissão é o Haemagogus
e, nas cidades, o Aedes aegypti, o mesmo mosquito transmissor do Dengue. No
Brasil, a doença ocorre em todos os estados da Região Norte (Amazônia Legal),
oeste do Maranhão, centro-oeste e nas áreas de florestas. Há ocorrência da
doença em outros países da América do Sul (Bolívia, Colômbia, Equador, Guiana
Francesa, Peru e Venezuela) e da África (Angola, Benin, Burkina Faso, Camarões,
Congo, Gabão, Gâmbia, Ghana, Guiné, Libéria, Nigéria, Serra Leoa e Sudão).
Nas áreas urbanas não tem ocorrido a transmissão da doença. No entanto, esta
pode ser trazida para as cidades através de pessoas que se contaminam nas
áreas de risco. Com o surgimento do Aedes aegypti nas cidades, a Febre Amarela
pode ressurgir no meio urbano.
Sintomas
A Febre Amarela apresenta sintomas que são observados de três a seis dias
após a contaminação, e podem ser confundidos com outras doenças tais como
Dengue e Leptospirose.
Os sintomas iniciais são: febre, calafrios, dores de cabeça,
nas costas, nos músculos, cansaço, enjôo e vômitos. Em seguida, pode haver
uma aparente melhora com a diminuição da febre. Porém, em no máximo dois dias
ocorre o agravamento da doença com sangramentos (nos ouvidos, narinas e gengivas),
pele amarela, retenção de urina, extremo cansaço e aumento da febre podendo
levar à morte.
Portanto, as pessoas que estiveram em regiões com transmissão da doença e
que sentirem os primeiros sintomas, devem procurar atendimento médico para
notificação às autoridades sanitárias e confirmar o diagnóstico, evitando
o agravamento da doença.
Prevenção
Tomar a vacina contra a Febre Amarela, preferencialmente 30 dias antes de
viajar para as regiões onde ocorre a doença. Como não há ocorrência desta
doença nas áreas urbanas, a vacinação é indicada apenas para pessoas que vão
se deslocar para áreas de mata, tais como caminhoneiros, lavradores, caçadores,
pescadores, praticantes de turismo ecológico e de outras atividades onde seja
necessária a penetração em ambientes silvestres.
Leptospirose
Agente: A Leptospirose é uma doença causada por uma bactéria
chamada Leptospira.
Vetor: A Leptospira é eliminada pela urina de alguns animais,
sendo o rato o principal responsável pela transmissão nas áreas urbanas. A
urina deste animal contamina a água, os alimentos, o solo, os esgotos e os
locais onde vive.
A leptospirose é uma doença infecciosa febril, aguda, potencialmente grave,
causada por uma bactéria, a Leptospira interrogans. É uma zoonose (doença
de animais) que ocorre no mundo inteiro, exceto nas regiões polares. Em seres
humanos, ocorre em pessoas de todas as idades e em ambos os sexos. Na maioria
(90%) dos casos de leptospirose a evolução é benigna.
Transmissão
A doença, que pode ser grave, é transmitida aos seres humanos através da
penetração da bactéria através da pele e das mucosas (boca, narinas, olhos,
etc.) em contato com águas ou lama contaminadas, em ocasião de enchentes.
Casos de Leptospirose podem ocorrer em qualquer época do ano, de maneira pouco
freqüente, mesmo na ausência de chuvas e enchentes.
As pessoas que correm mais perigo são aquelas que vivem à beira de córregos
e em locais onde haja ratos contaminados, lixo e também, aquelas que trabalham
na coleta de lixo, em esgotos, plantações de cana-de-açúcar, de arroz, etc.
Sintomas
Os primeiros sintomas são: fraqueza, dor no corpo, dor de
cabeça e febre, sendo que, às vezes, a doença é confundida com uma gripe ou
outras viroses. Com o aumento da febre podem ocorrer calafrios, vômitos, mal-estar,
dor na batata das pernas (panturrilhas), fortes dores na barriga e também
o aparecimento de cor amarelada na pele (icterícia). O agravamento da doença
pode provocar diminuição ou ausência da produção da urina (insuficiência renal),
problemas respiratórios, hemorragias e confusão mental, podendo levar à morte.
Prevenção
Colocar o lixo doméstico em sacos plásticos, mantendo-o distante de casa
e do chão, até seu recolhimento pelo lixeiro ou outra destinação adequada.
Não acumular entulhos nos quintais, pois os ratos se escondem nestes locais.
Manter terrenos baldios e margens de córregos limpos e desmatados.
Manter as caixas d’água, ralos, fossas, caixas de esgoto, etc., sempre
bem tampadas e vedadas, impedindo a entrada de ratos.
Eliminar o máximo possível as chances dos ratos se alojarem em buracos
de paredes, rodapés, vãos de telhados, etc.
Sempre que possível, evitar o contato direto com água ou lama de enchentes,
esgotos ou outros locais de risco. Nessas situações, usar luvas, botas ou
outros tipos de proteção, como sacos plásticos amarrados nos pés e nas mãos.
Usar água sanitária ou cloro misturado em água para limpeza geral, principalmente
nos locais que sofrem inundações.
Toxoplasmose
A Toxoplasmose é uma doença que afeta os mamíferos (inclusive seres humanos)
e aves; é causada pelo protozoário Toxoplasma gondii. O ser humano adquire
a doença comendo carnes ou vísceras mal cozidas contendo o parasita, verduras
mal lavadas e contaminadas pelo parasita eliminado pelas fezes de gatos. O
gato contrai a infecção comendo carnes cruas, ratos ou pássaros contaminados.
A toxoplasmose, em mulheres grávidas, representa um grande perigo, pois a
doença pode ser transmitida ao feto através da placenta. Neste caso, é de
fundamental importância que procurem um médico para detectar a doença e fazer
o tratamento adequado.
Sintomas
No início da doença os sintomas não são percebidos facilmente, podendo,
entretanto, ocorrer febre e o aparecimento de ínguas.
Em um segundo estágio da doença, o parasita se aloja nos músculos
e em órgãos tais como: pulmão, coração, fígado e cérebro, causando,
neste momento, os primeiros danos à saúde.
Esta doença é um problema de Saúde Pública. Para a saúde humana, pode ter
como conseqüência lesões oculares, neurológicas e sistêmicas que resultam
em perda de visão, retardo mental, má formação congênita (crianças nascidas
com deformações) e abortos.
Para pessoas com defesa imunológica diminuída, como transplantados e doentes
com Aids, por exemplo, a Toxoplasmose pode ser fatal.
Prevenção
Comprar alimentos crus (carnes e verduras) em estabelecimentos com boas
condições de higiene e limpeza.
Lavar as mãos antes das refeições e de preparar os alimentos.
Comer carnes sempre bem cozidas.
Evitar que os gatos tenham acesso a áreas de recreação infantil onde haja
terra ou areia.
As gestantes devem se submeter, durante o pré-natal, ao exame para detecção
da Toxoplasmose.











